
Wenn das Zahnfleisch zurückgeht – Parodontitis vermeiden bei uns in Osnabrück
Öffnungszeiten
Mo – Do | 07:30 – 19:00
Fr | 07:30 – 14:00
Änderungen im Mai:
Mo, 11.5. | 12:30 – 19 Uhr
Di, 12.5. | 9 – 16 Uhr
Mi, 13.5. | 8 – 15 Uhr
Mo, 18.5. | 12:30 – 19 Uhr
Di, 19. – Do, 21.5. | 7 – 14 Uhr
Fr, 22.5. | 7:30 – 14 Uhr
(nur Prophylaxe!)
Di, 26.5.| 12:30 – 19 Uhr
Mi, 27.5. | 9 – 16 Uhr
Do, 28.5. | 7 – 14 Uhr
Fr, 29.5. | 7:30 – 14 Uhr
(nur Prophylaxe!)
Änderungen im Juni
Mo, 1.6. | 12:30 – 19 Uhr
Di, 2. – Do, 4.6. | 7 – 14 Uhr
Fr, 5.6. | 7:30 – 14 Uhr
(nur Prophylaxe!)
Mo, 8.6. | 12:30 – 19 Uhr
Di, 9. & Mi, 10.6. | 9 – 16 Uhr
Do, 11.6. | 7 – 14 Uhr
Fr, 12.6. | 7:30 – 14 Uhr
(nur Prophylaxe!)
Sprachen
Parodontitis-Behandlung in Osnabrück am Neumarkt
Sie haben in letzter Zeit häufiger Zahnfleischbluten bemerkt? Oder vielleicht fühlen sich Ihre Zähne lockerer an als früher? Diese Signale Ihres Körpers verdienen Ihre volle Aufmerksamkeit – denn dahinter könnte sich mehr verbergen als Sie denken.
Ihre Experten für Parodontologie in Osnabrück
In der DDent Zahnarztpraxis im Hasehaus im Herzen von Osnabrück kümmert sich ein eingespieltes Team um Ihre Zahnfleischgesundheit. Die Praxis verbindet modernste digitale Behandlungsmethoden mit einer persönlichen, einfühlsamen Betreuung. Hier steht nicht nur Ihre Mundgesundheit im Mittelpunkt, sondern Sie als ganzer Mensch.
Das Team der DDent Hasehaus-Praxis hat sich auf nachhaltige Zahnerhaltung spezialisiert. Mit sanften Behandlungsmethoden und viel Zeit für Ihre Fragen schaffen die Zahnärzte eine Atmosphäre, in der Sie sich wohlfühlen können – selbst wenn Sie eigentlich ungern zum Zahnarzt gehen.
Der Weg zu gesundem Zahnfleisch: So läuft eine moderne Parodontitis-Behandlung ab
Eine Parodontitis-Behandlung in Osnabrück folgt heute einem bewährten Konzept, das Ihre Mundgesundheit Schritt für Schritt wiederherstellt:
1. Umfassende Erstuntersuchung
Zu Beginn erfolgt eine umfassende Diagnostik. Der Zahnarzt erhebt den Parodontalstatus mit Sondierungstiefen, Blutungsneigung (BOP), Lockerungsgraden und erstellt Röntgenbilder zur Beurteilung des Knochenabbaus. Zudem werden Risikofaktoren wie Rauchen, Diabetes oder schlechte Mundhygiene besprochen. Das Ergebnis ist eine klare Diagnose der Parodontitis und ihrer Schwere.
2. Professionelle Zahnreinigung
Vor der eigentlichen Therapie wird eine gründliche Reinigung durchgeführt. Hart- und Weichbeläge werden entfernt, Zahnoberflächen poliert und die Patienten erhalten Mundhygieneinstruktionen. Ziel ist es, die bakterielle Belastung zu reduzieren und die Voraussetzungen für eine erfolgreiche Behandlung zu schaffen.
3. Glättung der Wurzeloberflächen
In der nicht-chirurgischen Phase erfolgt die intensive Reinigung der Zahnfleischtaschen. Dabei entfernt der Behandler unter lokaler Betäubung mit Hand- oder Ultraschallinstrumenten Konkremente und Biofilm und glättet die Wurzeloberfläche, damit sich das Gewebe wieder anheften kann. Dies ist die Kernphase der kausalen Parodontaltherapie.

4. Individuelle Therapieplanung
Nach Abschluss der initialen Maßnahmen wird der Heilungsverlauf beurteilt. Sondierungstiefen und BOP werden erneut gemessen. Auf Basis der Ergebnisse wird entschieden, ob eine rein nicht-chirurgische Behandlung ausreicht oder ob zusätzliche chirurgische Maßnahmen notwendig sind. Es wird ein individueller Therapieplan erstellt.
5. Chirurgische Eingriffe (bei Bedarf)
Wenn tiefe, nicht zugängliche Taschen bestehen bleiben, folgen chirurgische Schritte wie:
-
Offene Kürettage
-
Lappenoperationen
-
Regenerative Verfahren (Knochenersatzmaterial, Membranen)
-
Resektive Eingriffe zur Taschenkürzung
Ziel ist die Reduktion verbliebener tiefer Taschen und die Wiederherstellung stabiler Gewebeverhältnisse.

6. Nachsorge und unterstützende Parodontitistherapie (UPT)
Die lebenslange Erhaltungstherapie ist entscheidend. In regelmäßigen Abständen (meist alle 3–6 Monate) erfolgen:
-
Kontrolle der Zahnfleischsituation
-
Reinigung der Taschen
-
Motivations- und Hygieneinstruktionen
-
Überwachung von Risikofaktoren
So bleibt das Ergebnis stabil und Rückfälle werden früh verhindert.
Wussten Sie schon? Wissenschaftliche Fakten zur Parodontitis

Parodontitis-Früherkennung nutzen
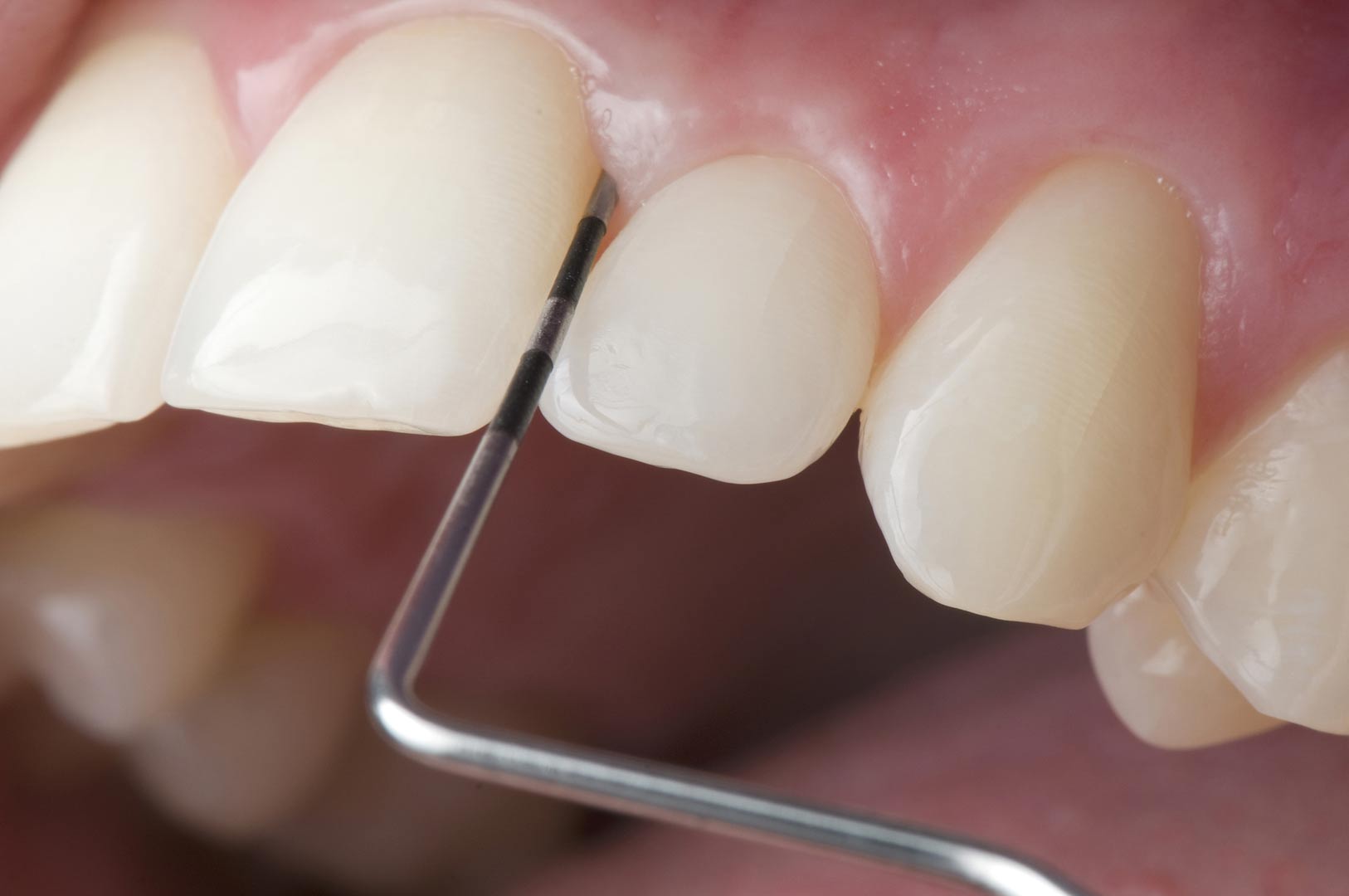
Lassen Sie das Risiko für eine Parodontitis im Rahmen der Parodontitis-Früherkennung untersuchen! Ihr Zahnarzt prüft dabei die Tiefe vorhandener Zahnfleischtaschen und bestimmt den PSI-Wert mithilfe einer Sonde. So kann er Ihnen eine verlässliche Aussage darüber machen, wie hoch Ihr Risiko für eine Parodontitis ist. Der PSI-Wert ist entscheidend für die Früherkennung von Parodontitis. Die Untersuchung zur Früherkennung muss alle zwei Jahre durchgeführt werden.
Die PSI-Codes haben folgende Bedeutung:
- PSI-Code 0: Der Patient ist parodontal gesund und es ist keine Therapie notwendig.
- PSI-Code 1: Es liegt eine leichte Zahnfleischentzündung (Gingivitis) vor. Der Patient muss seine Mundhygiene verbessern.
- PSI-Code 2: Eine leichte Zahnfleischentzündung mit Zahnstein liegt vor und/oder es gibt überstehende Kronenränder. Der Patient muss Zahnstein entfernen und/oder Kronenränder glätten lassen.
- PSI-Code 3 und 4: Verdacht auf Parodontitis! Der Zahnarzt erstellt Röntgenbilder und plant mit dem Patienten die weiteren Therapieschritte.
Häufige Fragen zur Parodontitis-Behandlung
Tut die Parodontitis-Behandlung weh?
Nein, moderne Behandlungsmethoden sind deutlich schonender als früher. Mit örtlicher Betäubung und sanften Techniken verläuft die Behandlung nahezu schmerzfrei. Viele Patienten berichten, dass ihre Befürchtungen unbegründet waren.
Wie lange dauert die gesamte Behandlung?
Der Behandlungszeitraum hängt vom Schweregrad ab. Die Initialtherapie umfasst meist 2-4 Sitzungen innerhalb weniger Wochen. Danach folgen regelmäßige Nachsorgetermine alle 3-6 Monate, um den Erfolg zu sichern.
Übernimmt die Krankenkasse die Kosten?
Die gesetzlichen Krankenkassen übernehmen die Grundbehandlung der Parodontitis. Für zusätzliche Leistungen wie spezielle Keimtests oder moderne Laser-Therapien können Zusatzkosten entstehen, über die Sie vorab informiert werden.
Kann ich nach der Behandlung wieder alles essen?
Direkt nach der Behandlung sollten Sie für einige Tage auf sehr harte oder stark gewürzte Speisen verzichten. Danach können Sie wieder normal essen – und viele Patienten berichten sogar von einem verbesserten Geschmacksempfinden.
Wie erkenne ich, ob ich gefährdet bin?
Warnsignale sind häufiges Zahnfleischbluten, Mundgeruch, gerötetes oder geschwollenes Zahnfleisch und das Gefühl, dass Zähne länger werden. Besonders aufmerksam sollten Sie als Raucher, Diabetiker oder bei familiärer Vorbelastung sein.
Kann mein Haustier auch Parodontitis bekommen – und bin ich ansteckend?
Tatsächlich leiden viele Hunde und Katzen ebenfalls unter Zahnfleischerkrankungen! Aber keine Sorge: Die Bakterien sind artspezifisch. Sie können Ihr Haustier nicht anstecken. Interessant ist jedoch, dass Studien zeigen: Haustierbesitzer achten oft besser auf die Zahngesundheit ihrer Tiere als auf ihre eigene!


